L'assistance médicale à la procréation (AMP), également connue sous le nom de procréation médicalement assistée (PMA), englobe un ensemble de techniques visant à faciliter la conception lorsqu'une grossesse naturelle se fait attendre. Ces méthodes impliquent la manipulation d'ovules et/ou de spermatozoïdes pour augmenter les chances de succès. Bien qu'elles ne traitent pas toujours la cause sous-jacente de l'infertilité, elles offrent une solution concrète pour de nombreux couples. En France, l'AMP a permis la naissance d'environ 3,1% des enfants en 2015, soit une naissance sur 32, soulignant son importance croissante. La recherche continue d'affiner ces techniques pour améliorer encore les taux de réussite.

Comprendre l'Assistance Médicale à la Procréation : Un Aperçu Historique et Réglementaire
Les origines de l'insémination artificielle remontent au 19ème siècle, mais ce n'est qu'en 1982 que le premier enfant conçu par fécondation in vitro (FIV) est né en France. Depuis, les avancées technologiques ont permis une amélioration constante des taux de succès en AMP. En France, les pratiques d'AMP sont strictement encadrées par la loi de bioéthique et font l'objet d'un suivi rigoureux par l'Agence de la biomédecine. L'AMP s'adresse aux couples en âge de procréer chez lesquels une infertilité a été diagnostiquée par un professionnel de santé. Cette infertilité peut être due à une cause identifiée ou simplement résulter de l'absence de conception malgré des tentatives répétées sans contraception. Traditionnellement, l'AMP en France était réservée aux couples hétérosexuels, mais cette disposition a évolué. En juin 2017, le Comité consultatif national d'éthique s'est prononcé en faveur de l'ouverture de la procréation médicalement assistée aux couples de femmes et aux femmes célibataires, reflétant une évolution sociétale et médicale.
L'Infertilité : Une Réalité pour Environ 10% des Couples
Un couple est considéré comme infertile lorsqu'il n'a pas réussi à concevoir d'enfant après 12 à 24 mois de tentatives sans contraception. L'Observatoire épidémiologique de la fertilité en France (Obseff) indique qu'après un an de tentatives, 18% à 24% des couples restent sans enfant, et après deux ans, ce chiffre se situe entre 8% et 11%. Dans environ 15% des cas, la cause de cette infertilité reste inexpliquée. Parmi les causes identifiées, on retrouve l'altération de la qualité du sperme chez l'homme (nombre ou mobilité des spermatozoïdes réduits), les troubles de l'ovulation chez la femme, ou encore des problèmes liés aux trompes utérines. Il est également fréquent de rencontrer des infertilités mixtes, affectant les deux partenaires.
Une Infertilité en Hausse : Les Facteurs Contributifs
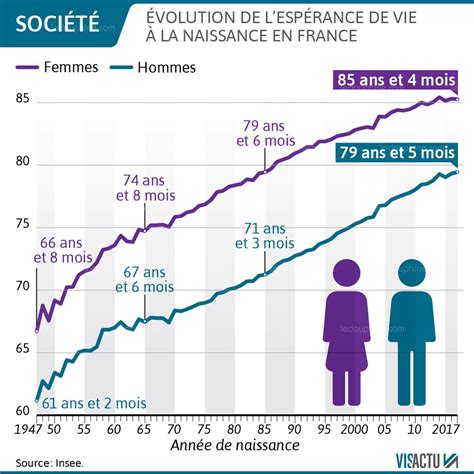
Le recul de l'âge moyen des femmes désirant un premier enfant est un facteur majeur contribuant à l'infertilité et au recours croissant à l'AMP. L'âge moyen au moment de devenir mère est passé de 26,5 ans en 1977 à 30,4 ans en 2016, selon l'Enquête nationale périnatale. Désormais, 21,3% des femmes accouchent après 35 ans et 4,1% après 40 ans. Or, après 35 ans, la qualité des ovocytes décline significativement, augmentant le risque d'infertilité.
Des études récentes de l'Institut de veille sanitaire ont également mis en évidence une tendance à la baisse de la qualité du sperme chez les hommes représentatifs de la population générale sur les périodes 1989-2005 et 1998-2008. Parallèlement, une augmentation des taux de cancers du testicule, de cryptorchidie (absence de descente d'un ou deux testicules dans le scrotum) et d'hypospadias (malformation de l'urètre) a été observée, avec des disparités géographiques. Au-delà des causes génétiques ou constitutionnelles, des facteurs environnementaux sont suspectés de jouer un rôle. Le surpoids, le tabagisme, l'obésité et l'exposition à certains polluants organiques persistants (comme les PCB) et métaux lourds sont autant de facteurs potentiels. Il est important de noter que certains de ces agents peuvent agir à faible dose et avoir des effets différés.
L'Insémination Artificielle : La Technique la Plus Simple et la Moins Invasive
L'insémination artificielle (IA) est la technique d'AMP la plus simple et la moins coûteuse. Elle consiste à recueillir et préparer le sperme du conjoint ou d'un donneur pour l'injecter directement dans l'utérus de la femme, de manière synchronisée avec son ovulation. Cette méthode représente environ 37% des tentatives d'AMP, avec près de 54 000 tentatives enregistrées en 2015, selon l'Agence de la biomédecine.
Le processus débute généralement par un traitement hormonal de stimulation ovarienne chez la femme, visant à obtenir le développement d'un à deux (voire trois) follicules matures, susceptibles d'être fécondés. Le suivi de ce développement se fait par échographie et prises de sang (dosages hormonaux) pour s'assurer que la réponse à la stimulation n'est pas excessive, ce qui pourrait accroître le risque de grossesses multiples. Une fois les follicules matures, le jour de l'insémination est programmé. L'homme fournit un échantillon de sperme dans un laboratoire spécialisé. Les spermatozoïdes sont ensuite préparés pour en sélectionner les plus mobiles et morphologiquement plus aptes. Cette préparation peut prendre entre 1h30 et 2h. L'insémination elle-même est réalisée à l'aide d'un cathéter fin introduit dans l'utérus pour déposer les spermatozoïdes préparés. La procédure est généralement indolore, rapide et ne nécessite pas d'hospitalisation ni d'anesthésie. Les spermatozoïdes mobiles remontent ensuite naturellement vers les trompes pour rencontrer les ovocytes expulsés des follicules ovariens.
L'Insemination Artificielle - Ginefiv Clinique
Préparation du Sperme et Synchronisation de l'Ovulation
La préparation du sperme en laboratoire vise à reproduire les conditions naturelles de passage des spermatozoïdes à travers la glaire cervicale. Elle implique une série de lavages et de centrifugations pour isoler les spermatozoïdes les plus performants.
La synchronisation de l'ovulation est cruciale. Elle est souvent obtenue par une stimulation ovarienne à l'aide de médicaments hormonaux injectables, généralement à partir du 3ème jour du cycle menstruel. Cette stimulation peut durer entre 7 et 10 jours, bien que la réponse individuelle varie. Deux à trois échographies transvaginales sont réalisées pendant cette période pour surveiller la croissance des follicules, complétées par des dosages hormonaux. Lorsque les follicules atteignent une taille adéquate, une injection d'hormone hCG est administrée pour déclencher l'ovulation, généralement 36 à 39 heures plus tard. L'insémination est alors programmée le jour J.
Dans certains cas, notamment lorsque l'homme souffre d'une altération de la qualité du sperme (facteur masculin léger) ou en cas de troubles de l'ovulation chez la femme, l'insémination artificielle peut être proposée. Elle est également indiquée en cas d'altération de la glaire cervicale ou lorsque les traitements d'induction simple de l'ovulation sont restés inefficaces, à condition que les trompes utérines soient perméables.
Insémination Artificielle Conjugale (IAC) et avec Don de Sperme (IAD)
L'insémination artificielle peut être réalisée avec le sperme du conjoint (IAC) ou avec celui d'un donneur (IAD). Dans le cas de l'IAD, le sperme provient de donneurs anonymes, volontaires et gratuits, conformément à la législation française. Les paillettes de sperme congelé sont utilisées.
L'insémination artificielle est une procédure "in vivo", car la fécondation se produit à l'intérieur du corps de la femme, reproduisant ainsi les conditions d'un rapport sexuel naturel, mais optimisées médicalement.
La Fécondation In Vitro (FIV) : Une Technique Plus Complexe pour des Cas Spécifiques
La fécondation in vitro (FIV) représente 63% des tentatives d'AMP. Cette technique est proposée lorsque l'insémination artificielle n'est pas adaptée ou a échoué. Elle implique la fécondation des ovocytes par les spermatozoïdes en laboratoire, suivie du transfert des embryons obtenus dans l'utérus de la femme.
La FIV nécessite une stimulation ovarienne plus importante que pour l'insémination artificielle, utilisant des doses plus élevées de FSH (hormone folliculostimulante). Les follicules matures sont ensuite prélevés par ponction transvaginale échoguidée, sous anesthésie locale ou générale. Pendant ce temps, le sperme est recueilli et préparé au laboratoire. La fécondation a lieu in vitro, où les spermatozoïdes sont mis en contact avec les ovocytes dans une boîte de culture à 37°C. Les ovocytes fécondés évoluent en zygotes, puis en embryons.
Après deux, trois ou cinq jours, les embryons sont transférés dans l'utérus de la femme à l'aide d'un cathéter, sous contrôle échographique. Le nombre d'embryons transférés est strictement réglementé et a diminué ces dernières années pour réduire les risques de grossesses multiples. En cas d'embryons surnuméraires de bonne qualité, ils peuvent être congelés pour un transfert ultérieur. Plus de 90% des embryons congelés résistent à la décongélation.
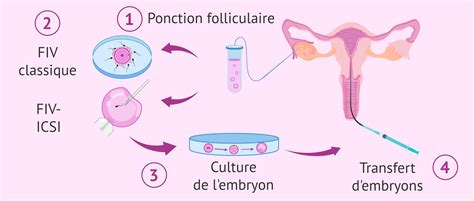
Le Prélèvement d'Ovocytes : Une Procédure Chirurgicale Délicate
Le prélèvement des ovocytes, également appelé ponction ovarienne, est une étape clé de la FIV. Il s'effectue par ponction transvaginale échoguidée des follicules préalablement stimulés. Sous anesthésie, le médecin utilise une aiguille pour aspirer le contenu liquide de chaque follicule mature sous contrôle échographique. Ce liquide est ensuite examiné au microscope par un biologiste pour identifier les ovocytes.
La FIV-ICSI : Une Solution pour l'Infertilité Masculine Sévère
La fécondation in vitro avec micro-injection (FIV-ICSI) représente désormais 67% des FIV. Cette technique consiste à injecter directement un spermatozoïde dans chaque ovocyte mature. L'ICSI a révolutionné la prise en charge de l'infertilité masculine sévère, car elle ne nécessite que quelques spermatozoïdes mobiles pour obtenir des embryons. La procédure est réalisée par un biologiste sous microscope. Les autres étapes de la FIV-ICSI sont similaires à celles de la FIV conventionnelle.
L'Accueil d'Embryon : Une Option pour Certains Couples
L'accueil d'embryon permet à un couple stérile ou à risque de transmission de maladie génétique de recevoir un embryon congelé issu d'un autre couple. Cette démarche, basée sur l'anonymat, le volontariat et la gratuité, est généralement refusée pour les femmes de plus de 42 ans. Bien que la demande soit supérieure à l'offre, de nombreux couples attendent de pouvoir bénéficier de cette option.
Gestion des Embryons Congelés : Un Enjeu Important
Chaque année, les couples sont consultés sur le devenir de leurs embryons congelés. Ils peuvent choisir de les conserver pour un projet parental futur, d'en faire don à la recherche, d'en faire don à un autre couple, ou de décider de leur destruction. En 2015, plus de 221 000 embryons étaient conservés en France. Dans 15% des cas, les couples ne répondent pas aux relances des centres, et les embryons sont détruits après cinq ans. Les 15% restants sont soit détruits sur demande des parents, soit donnés à un autre couple ou à la recherche.
Un Protocole Crescendo et des Chances de Succès Variables
Le parcours en AMP suit généralement un protocole "crescendo", débutant par l'insémination artificielle, puis évoluant vers la FIV conventionnelle, et enfin la FIV-ICSI en cas de problèmes de fécondation ou d'infertilité masculine sévère. Les contre-indications à l'insémination artificielle, comme les obstructions tubaires bilatérales, orientent directement vers la FIV. L'âge de la femme est également un facteur déterminant : au-delà de 38 ans, le recours à la FIV est souvent privilégié pour ses meilleures chances de succès.
L'assurance maladie prend en charge à 100% les frais liés à l'AMP, dans la limite de six inséminations artificielles et quatre fécondations in vitro, jusqu'à obtention d'une grossesse échographique et si l'âge de la femme ne dépasse pas 43 ans.
Les taux de succès varient considérablement en fonction des techniques utilisées, de l'âge de la femme, de la qualité des gamètes et du nombre de tentatives. En moyenne, les meilleurs taux de succès, sans don de gamète, sont obtenus après une FIV-ICSI, avec environ 22 naissances pour 100 tentatives. Cependant, il est plus juste de parler de chances de grossesse, car toutes les grossesses ne mènent pas à une naissance (fausses couches, interruptions médicales de grossesse). Les chances de grossesse par tentative se situent en moyenne entre 10% et 22%.
Le Diagnostic Préimplantatoire (DPI) : Une Option pour les Maladies Graves
Dans les cas de maladies génétiques d'une extrême gravité chez l'un des parents, le diagnostic préimplantatoire (DPI) peut être proposé. Cette technique permet, après une FIV, d'analyser une ou deux cellules embryonnaires pour sélectionner les embryons sains avant leur transfert. Le DPI est également autorisé pour sélectionner un embryon immunologiquement compatible avec un frère ou une sœur atteint d'une maladie nécessitant une greffe, donnant naissance à des "bébés médicaments".
Des Régions Inégalement Dotées en Centres d'AMP en France
En 2015, 191 centres d'AMP étaient actifs en France, concentrés dans les régions les plus peuplées comme l'Île-de-France, Rhône-Alpes et PACA. L'insémination artificielle, quant à elle, peut être réalisée dans des cabinets de gynécologie privés, grâce à une large diffusion des laboratoires préparant le sperme.
Les Enjeux de la Recherche pour l'Amélioration de l'AMP
La recherche continue d'explorer de nouvelles voies pour améliorer l'efficacité de l'AMP. Parmi elles, la sélection plus fine des gamètes à féconder est un axe majeur. Des techniques comme l'IMSI (Intracytoplasmic Morphologically Selected sperm Injection), qui permet de sélectionner les spermatozoïdes selon leur morphologie à fort grossissement, sont déjà utilisées. D'autres recherches portent sur l'identification de marqueurs de qualité, comme l'ADN libre, dans le liquide folliculaire, qui pourrait aider à prédire les chances de succès de FIV.
L'insémination artificielle intra-utérine (IIU) reste une technique de première intention pour de nombreux couples. Elle consiste à déposer des spermatozoïdes préparés, sélectionnés et lavés, directement dans la cavité utérine au moment de l'ovulation. Elle est classiquement réalisée sur cycle stimulé.
Le succès de l'IIU, qu'elle soit avec le sperme du conjoint (IAC) ou d'un donneur (IAD), repose sur la préparation minutieuse du sperme et la synchronisation avec l'ovulation. Les taux de grossesse par cycle d'IIU sont généralement de 15-20%, avec une probabilité d'environ 30-35% après 3 cycles. Le risque de grossesse gémellaire est de 10 à 15%.
Le suivi après une insémination artificielle positive comprend des dosages répétés de l'hormone de grossesse pour confirmer le bon début de la conception, suivis d'un suivi de grossesse classique. En cas de résultat négatif, une nouvelle tentative peut être envisagée après un cycle de repos, sauf avis médical contraire.
Le transfert d'embryons congelés, suite à une FIV/ICSI, est également organisé après une consultation médicale et la mise en place d'un protocole de traitement adapté.
L'insémination artificielle, bien que simple, peut entraîner des effets indésirables transitoires tels que des bouffées de chaleur, des douleurs abdominales ou des nausées. Le syndrome d'hyperstimulation ovarienne (SHO) est une complication plus rare mais potentiellement grave qui peut nécessiter une hospitalisation.
Le parcours d'AMP, quelle que soit la situation (couple hétérosexuel, couple de femmes, femme célibataire), peut être source de stress et d'angoisse. Il est essentiel de préserver sa qualité de vie, de faire des pauses et de ne pas sacrifier tous les aspects de sa vie quotidienne. La vie sexuelle peut également être impactée par la planification rigoureuse des rapports sexuels avant certains examens.
En cas d'échec, il est crucial de continuer à envisager des projets, de consulter son médecin et, si les chances de succès sont trop faibles, de savoir renoncer et d'explorer d'autres voies pour devenir parent, comme l'adoption, ou d'envisager une vie sans enfant. La question de raconter cette aventure à l'enfant à naître est également une étape importante pour de nombreux parents.
tags: #combler #pratique #il #les #inseminations #artificielle
